Despre radioterapie
Aproximativ două treimi dintre pacienții cu cancer urmează și radioterapie ca parte a planului de tratament.
Radioterapia presupune transmiterea de forme de energie crescută sub forma undelor sau particulelor, cauzând apoptoza celulelor canceroase (moarte programată şi izolată).
Poate fi administrată extern sau intern (prin materiale cu rol de sursă de energie plasate în interiorul organismului). Se administrează în doze fracționate, cu doza totală recomandată divizată în doze mai mici zilnice. Tratamentul, inclusiv doza totală, este determinat în funcție de fiecare pacient.
Radioterapia este utilizată ca tratament curativ, paliativ sau profilactic și acționează prin afectarea ADN-ului celulelor canceroase și oprirea dezvoltării lor.
Ce este radiodermita?
Radiodermita este un efect advers comun al terapiei cu radiații, de obicei fiind complicație a tratamentului pentru cancerul mamar, de prostată, cancer perineal, tumori cerebrale sau în regiunea gâtului. Inițial apar schimbări minore ca eritem, descuamare și piele uscată, iar ulterior apare pigmentarea, pierderea părului în zona respectivă, telangiectazia, atrofia, fibroza și ulcerațiile.
Aproximativ 95% dintre pacienții care urmează tratamentul de radioterapie experimentează o astfel de reacție adversă la nivelul pielii. De multe ori, radioterapia este asociată cu chimioterapia sau terapia țintită pentru a crește rata de supraviețuire, dar crește riscul de toxicitate.
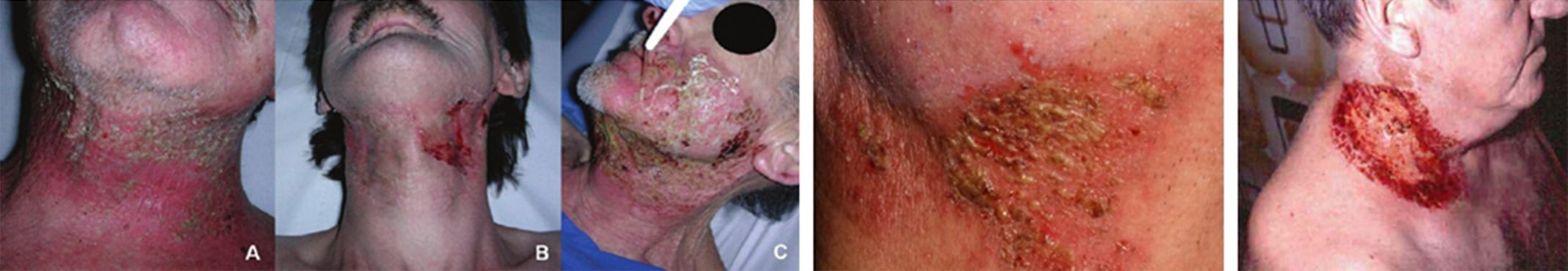
Simptome radiodermita
Iniţial apar o serie de manifestări clinice ca:
- Eritem – înroşirea pielii, edem ușor, prurit, senzație de arsură, disconfort;
- Descuamarea pielii uscate – pierderea parțială a celulelor bazale epidermice, uscăciunea pielii şi desprinderea ei, decojire, hiperpigmentare;
- Descuamarea pielii umede – distrugerea completă a stratului de celule bazale, formarea de blistere, dureri, drenaj seros.
După o perioadă de timp pot să apară şi alte tipuri de manifestări, cum ar fi:
- Modificări de pigmentare;
- Pierderea părului (permanent);
- Telangiectazie;
- Atrofie;
- Ulcerații:
- Modificări fibroase.
Fenomenul de recidivă:
- debut şi progres rapid după administrarea medicamentelor chimioterapice în zonele iradiate anterior;
- simptome de descumare umedă.
Este o problemă rară şi apare în regiuni ale corpului tratate anterior cu agenţi chimioterapici şi apoi cu radiaţii ionizante. Reacţia poate apărea după săptămâni sau chiar ani de la iradiere.
Cauze și factori de risc
Radiațiile pot afecta rapid celulele care se divid, direct sau indirect, prin afectarea structurii lor și a compoziției chimice. Radiațiile externe afectează rapid celulele epidermice, glandele sebacee și foliculii de păr. Dozele inițiale de radiațiilor distrug stratul bazal al pieii, făcând la celulele rămase să fie afectate şi să moară mai rapid. Celulele bazale în faza de repaos sunt stimulate spre proliferare iar echilibrul normal de dezvoltare celulară este afectat. De asemenea, apar răspunsuri inflamatorii, cu producția de histamină, dilatarea capilară, edem și creșterea vascularității.
Dozele de 30 Gy afectează permanent glandele sebacee, cauzând simptome ca uscăciunea excesivă a pielii și prurit.
Anumiți factori influențează riscul de dezvoltare a radiodermitei și gravitatea:
- Factori care țin de pacient, ca vârsta înaintată, alimentația deficitară, fumatul, pliuri cutanate care se suprapun, integritatea afectată a pielii înainte de radioterapie, obezitate, chimioterapie concurentă (ca cetuximab), expunere cronică la soare, factori genetici, comorbidități, inclusiv diabet sau insuficiență renală.
- Factori ce țin de tratament, ca volumul crescut de tratament, câmpul de radiaţii sau doza totală, fracţii mari de radiaţii, tipul energiei utilizate (radiații X, gamma, electroni, protoni, neutroni), durata terapiei; persoanele care beneficiază de radiații în zona capului, gâtului, sânului, pieptului, perineului, vulvei sunt mai predispuse la apariția radiodermitei.
Factorii generali care contribuie la severitatea radiodermitei
- Tipul radiaţiilor şi a energiei - radioterapia externă variază în profunzimea pielii în funcţie de energia fasciculului. Protonii penetrează ţesutul cu atât mai profund cu cât creşte energia;
- Tehnica de tratament - anumite tehnici ca radioterapia modulată în intensitate sunt asociate cu reducerea severităţii dermatitei acute cauzate de radiaţii.
- Localizarea câmpului de tratament - radiodermita poate fi mai severă în funcţie de localizarea câmpului de acţiune a tratamentului.
- Volumul de ţesut supus tratamentului - volumul total al ariei tratate este luat în considerare când doza este prescrisă deoarece zonele mai mari de suprafaţă expusă vor fi iradiate, ceea ce poate duce la creştea toxicităţii la nivelul pielii.
- Doza, timpul şi parametrii de fracţionare - tratamentul cu radiaţii este prescris în unităţi de măsură numite Gy (Gray) sau cGy (centiGray). Pentru a gestiona toxicitatea asociată radioterapiei, doza totală este divizată în doze zilnice de multipli numite fracţii.
- Agenţii chimioterapici - efectele radioterapiei ionizante sunt accelerate de anumiţi radiosensibilizatori specifici ca doxorubicina, 5 fluorouracil sau bleomicina.Unii agenţi pot creşte semnificativ riscul de complicaţii.
- Terapia ţintită concurentă - combinaţia poate duce la creşterea toxicităţii manifestate prin complicaţii severe ale pielii. Exemple pot fi inhibitorii BRAF şi inhibitorii receptori ai factorilor de dezvoltare epidermică.
- Boli ale ţesutului conjunctiv ca lupus eritemaros, scleroderm, artrită reumatoidă.
- Boli ale pielii ca acneea, psoriazisul, eczema atopică pot creşte riscul de radiodermită cronică.
- Factori genetici - pacienţii cu boli care afectează repararea ADN-ului prezintă simptome de radiodermită cronică mai frecvent.
- Boli cronice co-existente - bolile cronice coexistente ca acneea, diabetul zaharat, supresia sistemului imunitar pot contribui la severitatea radiodermitei.
- Fumatul limitează transportul oxigenului la hemoglobină. Nivelul ridicat de carboxi-hemoglobină este asociat cu modificări la nivelul epiteliului şi creşterea adeziunilor plachetare. Nicotina afectează activitatea celulelor macrofage şi reduce epitelizarea.
- Vârsta - afectarea vasculară cauzată de radiaţiile ionizante în combinaţie cu modificările degenerative ale epidermei şi dermului duc la exacerbarea radiodermitei odată cu înaintarea în vârstă.
- Statusul nutriţional - cancerul afectează inclusiv statusul nutriţional, iar pacienţii cu alimentaţie deficitară şi deficit nutritiv prezintă riscul mai crescut de afectare şi se reduce vindecarea rănilor.
LUPTĂM ÎMPREUNĂ! Intră în comunitatea suport pentru bolnavii de cancer!
Patofiziologia radiodermitei
Fasciculele de radiaţii penetrează pielea şi produc radicali liberi iradiaţi, care cauzează afectarea ţesuturilor, afectarea ADN-ului, inflamarea pielii din epiderm, derm, straturile interne şi externe ale pielii. Pielea este un organ care se regenerează constant, iar radioterapia nu doar că interferă cu maturarea normală, reproducerea şi repopularea straturilor pielii şi a matricilor de celule, dar afectează şi fibroblastele şi vascularizaţia pielii.
Radiodermita cronică este cauzată de dezechilibrul citokinelor proinflamatorii şi profibrotice, care apar după iradiere şi se menţin luni sau ani după tratament. Include factorul alfa de necroză tumorală (TNF-alpha), interleukina 6 şi 1, factorul bera de dezvoltare tumorală (TGF-beta), factorul de dezvoltare derivat din plachete (PDGF) şi factorul de dezvoltare a ţesutului conjunctiv.
Această problemă dermatologică este clasificată de literatura de specialitate ca o „leziune complexă”, în care ţesuturile structurale sunt afectate, mediate de radicalii liberi rezultaţi din afectarea ADN-ului şi apare alterarea proteinelor, lipidelor şi carbohidraţilor. Fiecare expunere la radiaţii contribuie la inflamaţiile celulelor şi dirijează procesul se agravare. Creşte radiosensibilitatea celulelor care au supravieţuit, regenerarea lor este afectată, şi este afectată bariera cutanată de protecţie, creşte colonizarea bacteriană, riscul de infecţii etc.
Diagnostic radiodermita
În funcţie de simptome şi de gravitatea lor, radiodermita poate fi clasificată în radiodermită acută şi radiodermită cronică.
Radiodermita acută
Leziunile acute sunt cele mai frecvente. Se dezvoltă în primele zile sau săptămâni de la inițierea radioterapiei. Radicalii liberi produși de keratinocitele iradiate cauzează afectarea ADN-ului și inflamaţiile, vasodilatarea și edemul, precum și oprirea dezvoltării celulelor, cauzând radiodermita acută. Poate afecta și părul și unghiile, dacă sunt implicate.
Grade ale bolii
Severitatea radiodermitei este gradată cu ajutorul unui sistem internaţional de clasificare, Common Terminology Criteria for Adverse Events CTCAW. Scala CTCAW este cea mai utilizată pentru a defini gravitatea reacțiilor pielii. Scala cuprinde 5 grade ale reacțiilor:
Gradul 1
Eritem, descuamare uscată.
Gradul 2
Eritem moderat, descuamare ușor umedă, edem moderat.
Gradul 3
Descuamare umedă, sângerări induse de traume minore sau abraziuni
Gradul 4
Necroză a pielii, ulcerații, sângerări spontane.
Gradul 5
Deces.
Gradul 1
Eritemul se dezvoltă din primele zile sau primele 3 săptămâni de expunere la radiații de la 12 Gy. Este însoțit de obicei de senzație de arsură şi edem, urmată de o fază de descuamare sau pigmentare inflamatorie. Modificările includ eritem generalizat sau folicular şi descuamare uscată, dar şi prurit, decojirea pielii şi depigmentare.
Gradul 2
Se manifestă prin eritem moderat şi edem, cu plăci exudative la locul iradierii. Constă în fragilitate crescută persistentă a pielii şi persistenţa eritemului şi edemului, poate progresa spre pierderea locală a epidermului, producând descuamare umedă a pliurilor cutanate. Apare de obicei după 4-5 săptămâni de la radioterapie, cu doze de radiaţii de 40 Gy sau mai mult. Descuamarea umedă este caracterizată de necroză epidermică şi dureri mari. Creşte riscul de infecţii.
Gradul 3
Radiodermita exsudativă (însoţită de supuraţii ale pielii) de dezvoltă din eritem când se continuă iradierea cu doze mai mari de 40 Gy. Apar ulcerații, regenerarea epiteliului durează câteva săptămâni sau chiar luni, în funcție de zonă. Este caracterizată de descuamare umedă confluentă în pliuri cutanate şi nu numai. Se formează ulceraţii, hemoragii, necroză care duc spre gradul 4. Când formele acute nu se tratează şi nu se vindecă pot duce la ulceraţii cronice ale pelii, fibroze, necroză etc.
Gradul 4
Poate apărea radionecroza cronică, care este rezultatul dozelor excesive de radiații. Apare în cazuri rare, când sunt tumori superficiale sau invazive şi ne acţionează la suprafaţa pielii, cu doze ridicate. Se manifestă prin plăci inflamatorii dureroase cu necroză şi manifestare hemoragică progresivă până la necroză profundă, care poate expune mușchii, tendoanele, oasele.
Factorii care duc la agravarea radiodermitei:
- tratament concomitent cu chimioterapice citostatice (săruri de platină, antracicline, actinomicine) ce cresc toxicitatea acută;
- urgența terapiei țintite și mai ales a inhibitorilor EGFR (receptori ai factorilor de dezvoltare epidermică), care dirijează un tip specific de radiodermită;
- unele zone ca pliurile cutanate şi regiunile cu strat subţire de piele (axilă, submamar, regiuni perineale);
- afectarea anterioară a integrității suprafeței de piele care este ulterior iradiată;
- vârsta înaintată, imunodeficiențele (diabet, HIV), fumatul, aportul nutrițional neadecvat etc.
LUPTĂM ÎMPREUNĂ! Intră în comunitatea suport pentru bolnavii de cancer!
Radiodermita cronică
Radiodermatita cronică apare din cauza epuizării treptate a celulelor care au capacitatea minimă de regenerare. Depinde direct de producţia cronică de factorului beta de dezvoltare TGF-β un stimulator al producţiei excesive de matrici extracelulare de către fibroblaste, care duc la fibroză.
Apare de obicei la câteva luni, mai mult de 6, sau chiar ani după iradiere, agravându-se treptat. Apare telangiectazia (dilatarea vaselor mici de sânge), ulceraţii, răni, leziuni cronice, atrofierea pielii. Se poate dezvolta după ani de la tratament, uneori fiind diagnosticată greşit şi confundată cu alte afecţiuni ale pielii. Se caracterizeară şi prin dispariţia structurilor foliculare ca porii, reducerea colagenului şi afectarea fibrelor elastice din derm.
Radiodistrofia este o complicaţie care poate apărea, o asociere de atrofie cutanată, discromie, telangiectazie, xeroză.
Afectarea părului şi a unghiilor
Fibroza foliculilor de păr este asociată cu pierderea părului. Cu cât doza la care este expus foliculul creşte, cu atât creşte şi frecvenţa şi incidenţa alopeciei permanente. Chimioterapia şi un istoric personal de alopecie pot agrava efectele alopeciei. Iradierea unghiilor are, de asemenea, efecte adverse, putând cauza pierderea permanentă a unghiei.
Poate apărea şi un cancer secundar, după radionecroză sau uneori chiar când pielea aparent pare sănătoasă. Carcinomul bazal celular, carcinomul cu celule scuamoase şi sarcomul, mai ales angiosarcomul, sunt posibile.
Managementul bolii
Se prescriu de obicei steroizi topici și emoliente pe bază de dexpantenol. Se recomandă evitarea produselor de îngrijire cu parfum și mulţi aditivi.
Recomandările generale de îngrijire a pielii sunt:
- zona trebuie spălată zilnic cu apă caldă şi produse de curăţare fără parfum; se vor utiliza prosoape cât mai moi;
- se poate folosi în continuare deodorant pe durata radioterapiei;
- nu se recomandă folosirea de produse parfumate care pot cauza iritaţii sau disconfort; produse ca geluri, creme trebuie aplicate la temperatura camerei şi alese specific pentru această problemă şi radioterapie;
- se pot folosi aparate de ras electrice, ceara depilatoare şi cremele depilatoare sunt contraindicate. Evitaţi epilarea dacă zona este profund iritată.
- purtaţi haine largi din bumbac, moi, pentru a evita fricţiunea. Folosiţi detergenţi sensibili cu hainele;
- pacienţii cu radiodermită care a progresat de la descuamare uscată trebuie să evite înotul;
- evitaţi expunerea sau aplicarea directă de obiecte, aer sau apă rece sau fierbinte pe zona iradiată (inclusiv gheaţă, pături electrice etc.)
- limitaţi expunerea la soare şi evitaţi complet expunerea zonei iradiate la soare; folosiţi îmbrăcăminte corespunzătoare şi creme de protecţie solară;
- scărpinatul sau masajul care pot cauza fricţiuni sunt contraindicate. Nu se aplică bandaje sau plasturi pe pielea afectată.
Se recomandă în general steroizi topici profilactici ca mometazon, pentru reducerea disconfortului, sau agenți ca sucralfat, acid hialuronic, creme cu sulfadiazin de argint, trolamină sau aloe vera.
În general pentru prevenție se recomandă modificări personale ca evitarea fricțiunii sau a traumatismelor în zona afectată, evitarea expunerii la fierbinte sau rece, evitarea aplicării de cosmetice și alte produse cu potențial iritant pe zona afectată, epilarea în zona respectivă.
Tratament
Pentru mulți agenţi terapeutici, eficiența nu a fost stabilită cu exactitate. Tratamentul este unul simptomatic. Se folosesc produse emoliente, pe bază de petrolatum, ulei de castor, trolamină. Pentru descuamarea umedă se folosesc şi produse cu hidrogel, hidrocoloidale pentru minimizarea leziunilor exsudative, iar pentru infecţii se folosesc produse cu ioni de argint, antibiotice topice, iodină de cadexomer, pudre de maltodextrină. Radioemulsiile cu trolamină sunt indicate pentru că ar putea fi radioprotective, fiind stimulatoare ale macrofagelor care îndepărtează ţesuturile necrozare, favorizează proliferarea fibroblastelor şi reduc alterarea vasculară.
Pentru hidratare şi emoliere se folosesc produse pe bază de apă ca unguente sau creme, creme cu corticosteroizi, dar nu şi pe pielea infectată, şi creme de barieră sau pansamente neadezive.
Se recomandă şi comprese saline normale pentru reducerea disconfortului, pentru curăţare, dar nu dacă produc disconfort.
Cremele pe bază de sulfadiazin de argint sunt indicate pentru reducerea riscului de infecţii, reducerea disconfortului, menţinerea mediului steril şi reducerea aderenţei pansamentelor.
Hidrogelurile se folosesc pentru că au efect de răcire, cresc hidratarea şi absorb cantătăţi de exsudat. Pansamentele cu hidrocoloid sunt indicate pentru descuamarea umedă şi rănile infectate, asigurând suport autolitic antiaderent.
Escarele persistete por fi îndepărtate cu pacientul sub anestezie sau prin debridare enzimatică. Se îndepărteză ţesutul necrozat, infectat, lăsând loc celulelor sănătoase să se dezvolte.